Hay enfermedades que nos acompañan desde el inicio de los tiempos, suben y bajan, pero siguen con nosotros. Es el caso de la sarna, conocida desde tiempos inmemorables, de la que hay referencias bíblicas e incluso anteriores: la palabra sarna en chino estaba inscrita en los caparazones de tortuga que se usaban para la adivinación durante la dinastía Shang (1600-1045.C.), la primera dinastía china de la que tenemos fuentes escritas.
"En la actualidad, erróneamente, se considera que la sarna es algo propio de la antigüedad, que ya no existe, o se asocia a miseria, suciedad y mala higiene. Nada más lejos de la realidad", afirma Cristina Galván, vicepresidenta de la Asociación Internacional para el control de la Sarna (IACS, por sus siglas en inglés) y miembro de la Fundación Lucha Contra las Infecciones.
La experta dio una ponencia en el simposio Retos epidemiológicos en la dermatología actual: enfermedades con incidencia creciente y estrategias de prevención, que tuvo lugar dentro del 50º congreso de la Academia Española de Dermatología y Venereología (AEDV), celebrado del 10 al 13 de mayo en Santiago de Compostela. Y la sarna es una de esas enfermedades con incidencia creciente, aunque muchos lo asocien con otras épocas.
Hongos en los pies, ¿cómo acabar con el enemigo público del verano?
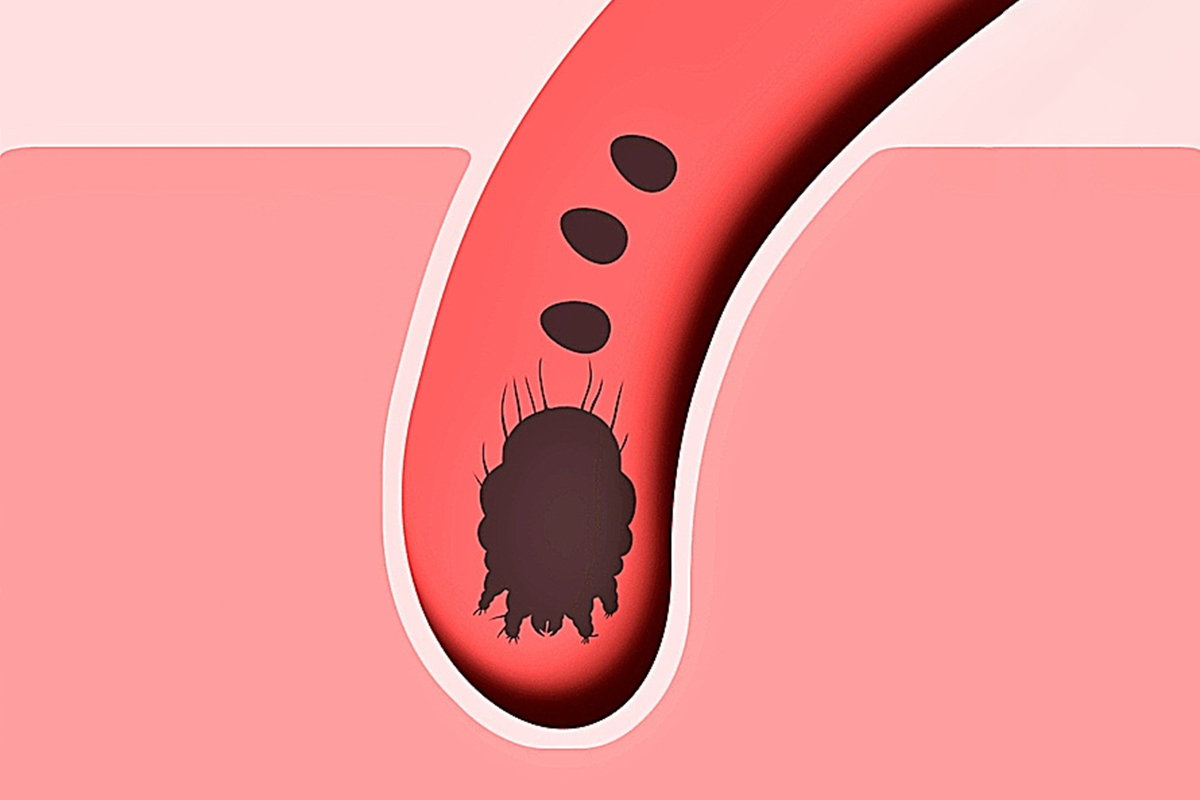
¿Podríamos decir que la sarna es una especie de 'enfermedad zombie' porque revive? "Los zombis ya están muertos. Si buscamos una analogía, la sarna sería más bien algo inmortal", asegura Galván. Dicho así dan escalofríos. Pero lo cierto es que el tema da para reflexionar. La sarna es una infestación o infección provocada por un ácaro que se llama Sarcoptes scabiei variedad hominis, que solo sabe vivir en la piel del humano, "lo que llamamos un parásito obligado. Esto tiene una implicación importante porque no existe de momento ningún medio para cultivarlo y para probar tratamientos. El único medio de cultivo que tiene es la piel calentita del humano vivo", explica Galván. La dermatóloga indica que tampoco hay modelos animales. "Los hay, pero basados en Sarcoptes 'primos', como la variedad de los conejos o de los cerdos".
Además de esa dificultad para la investigación, tiene una implicación social importante: "El contagio es habitualmente humano con humano, piel con piel. Si nadie estuviera afectado, nadie se contagiaría". Si la sarna ha resistido milenios pasando de piel en piel es que algo no estamos haciendo bien.
La sarna o escabiosis se produce porque el ácaro escarba túneles en la piel del humano y va depositando ahí sus huevos y deyecciones. El parásito, sus huevos y excrementos son los que provocan la reacción inmune de nuestro organismo, que se manifiesta con dermatitis y un enorme picor que lleva al rascado. Es difícil que se contagie simplemente por dar la mano, se necesita un contacto cercano y duradero, "como en la convivencia cercana en el caso de las comunidades o el hacinamiento relacionado con la falta de acceso a una vivienda digna, no la falta de higiene".
"En Malawi íbamos colegio por colegio, clase por clase, veíamos a todos los niños. Y luego íbamos casa por casa y veíamos dónde vivía el niño con sarna para tratar a toda la familia. En cuanto veíamos un joven con sarna en el pene no parábamos hasta encontrar a la novia porque claramente la sarna la llevaban a los hogares los jóvenes por contacto sexual y los niños del colegio", explica Galván sobre el proyecto DerMalawi, que ella fundó hace unos años.
Ese contacto cercano y duradero, piel con piel, que se produce al mantener relaciones sexuales es el que propició también el brote de mpox (antes llamado monkeypox o viruela del mono), que sí se controló por los programas de vigilancia, rastreo de contactos y vacunación, en los que la concienciación y colaboración de la gente fue fundamental, algo que no sucede con la sarna. De hecho, tras el confinamiento se ha visto un repunte de sarna en España y en otros países.
"En realidad, desde el año 2011 venimos sospechando que hay más casos de sarna. No está cuantificado, son datos indirectos. Hay publicaciones que señalan este aumento durante el confinamiento, que es lógico porque hemos convivido más en casa con nuestros familiares y además no podíamos ir al médico o nos daba miedo, así que no había forma de poner tratamiento. La sarna no sale sola, se debe a que alguien en la familia está infectado y se lo ha pasado a los demás y si no se trata se contagia exponencialmente. Tampoco todo el mundo hizo igual el confinamiento...", subraya Galván.
Pero la especialista recalca que el número de casos en el mundo sube y baja, "la incidencia de la sarna va por curvas", y este aumento comenzó antes de la pandemia. Entre las razones a destacar para estos vaivenes y el hecho de que la sarna siga entre nosotros milenios después está que la sarna "no es una enfermedad de declaración obligatoria en ningún lugar del mundo, solo cuando se producen brotes profesionales, como los trabajadores de un hospital, o brotes institucionales, como en una prisión o una residencia de ancianos" -hay que confiar en que se declare incluso en estos casos en los que es posible que para no hundir su imagen una residencia, por ejemplo, lo oculte-.
Además, "el germen es muy silencioso, tardas entre tres y seis semanas en tener picor y saber que tienes la enfermedad, tiempo en el que puedes estar contagiando a más personas. Si alguien ha tenido una relación sexual esporádica es posible que no contacte después a esa persona para decirle que tiene sarna y se lo ha podido pegar. Incluso cuando se dice, la persona a la que se le comunica puede pensar 'pero si a mí no me pica nada', da igual, si has tenido contagio te va a picar". Por lo tanto, dice Galván, no tenemos ni idea de los casos de sarna que hay de verdad en el mundo.
Incidencia variable en el mundo: entre el 0,2 y el 70%
"Cuando miras el mapa mundial hay sitios donde parece que no hay sarna, pero lo que no hay son datos. Los sitios con incidencia alta son lugares donde ha habido interés o han puesto mucho dinero para hacer trabajo de campo y ver esas cifras. Es el caso de Australia y las Islas Polinesias, con un 71% de incidencia, frente al 0,2% de muchos países. Estas cifras bajas es muy fácil que respondan a que no lo miden. Por ejemplo en Malawi donde no había cifras hice un estudio de incidencia en una zona rural y el 18% de las personas tenían sarna. Hay modelos bayesianos que calculan que en un momento determinado en un día determinado hay 200 millones de personas afectadas por sarna en el mundo y que la incidencia al año mundial es de 455 millones de personas", desarrolla Galván.
Otro aspecto importante que explica esa permanencia invisible de la sarna es que no se considera una enfermedad grave, no mata. Afecta a la calidad de vida, pica más por la noche y al no poder dormir no se rinde bien al día siguiente en el trabajo. Sin embargo, ojo con la sarna: es la primera causa de enfermedad renal y cardiaca en los países sin recursos porque el rascado favorece las infecciones.
"Las personas con sarna que no tienen acceso al tratamiento tienen siempre infecciones por bacterias, por dos cosas: primero porque se rascan y segundo porque se ha demostrado que el ácaro de la sarna paraliza el sistema del complemento, fundamental en la respuesta inmunitaria porque nos sirve para luchar contra las bacterias. O sea, tienes una herida por el rascado, la sarna favorece que te infectes y esa infección mantenida favorece la enfermedad renal y cardiaca. Nuestros bisabuelos y tatarabuelos se morían de enfermedades cardiacas porque no existía la penicilina. Ahora si tienes anginas y te dan penicilina, esas enfermedades de las válvulas cardiacas ya no existen. Pues en los países sin recursos suceden no por las anginas sino por la sarna no curada. Es decir, que la sarna sí es importante", incide Galván.
No hay cifras, no se comunica y no se considera grave, pero es que tampoco la ciencia le dedica demasiado espacio a la sarna. La dermatóloga pone como ejemplo el Global Burden de The Lancet, publicado en 2019, que muestra la carga que supone una enfermedad en el mundo. "De todas las enfermedades que afectan a la piel las que más espacio ocupan son el acné y la sarna, ambas un 0,19% del total de DALYs [el número de años perdidos por discapacidad] a nivel global. La psoriasis es 0,14%, la alopecia areata apenas un 0,024% y la mayor es la dermatitis (0,39%) porque la dermatitis engloba todo, simplemente significa que la piel está inflamada".
A pesar de esa importancia comparada con otras afecciones, hace hincapié Galván, "si buscas en PubMed cuántos estudios serios hay de escabiosis en los últimos cinco años aparecen 40, frente a cifras muchísimo más elevadas de las otras enfermedades de la piel que hemos comentado. La sarna es algo que preocupa mucho a los dermatólogos y en los hospitales, pero a la hora de la verdad no hay interés. Hay algunos estudios, como uno del Carlos III, retrospectivos y basados en análisis de registros, cuyas conclusiones solo pueden ser orientativas.
Otros miden las ventas de permetrina, uno de los tratamientos, pero no analizan si las ventas son para tratar la sarna o porque el afectado repite una y otra vez el tratamiento porque le sigue picando muchísimo la piel. La comunidad científica tenemos que ser un poco más formales e interesarnos más por la sarna aunque no suponga grandes beneficios económicos". En este sentido, la dermatóloga celebra como un paso importante el estudio que, aunque muy sencillo, la AEDV ha puesto en marcha, CLINI-AEDV, para ver la situación actual de la sarna en nuestro país.
Factores positivos que "le van muy mal" a la sarna
Al no haber datos no se sabe exactamente qué amplitud tienen en el tiempo las curvas, pero Galván cree que la que llevan notando desde hace un tiempo se explica con varios factores, "algunos muy positivos pero que le vienen muy mal a la diseminación de la sarna". "Primero, el cambio en los comportamientos sexuales y el sexo en grupo: si antes podía tener tres contactos sexuales en un mes, ahora en una semana puedo tenerlo con 30, como nos indicaban muchas personas en las entrevistas que hicimos por el mpox (antes llamado monkeypox o viruela del mono)".
Otro factor es el aumento de la esperanza de vida. "La población anciana está aumentando y el número de personas mayores que viven institucionalizadas ha crecido exponencialmente desde 2010 y es en esos lugares donde hay muchas personas y hay rotación (un auxiliar lava a uno y pasa a lavar a otro y a otro, y va rotando) donde más fácil es diseminar la sarna. Además, hay muchas enfermedades que antes nos mataban y ahora son crónicas porque existen tratamientos, pero éstos bajan las defensas. Esto es un punto muy importante aunque infrecuente: hay una sarna especial que es la de las personas con las defensas bajas, que pueden ser personas mayores que tienen inmunosenescencia, o sea, sus defensas se han envejecido, o inmunodeficiencia causada por los medicamentos y este tipo de sarna es mucho más contagioso que la sarna común".
Galván explica que cuando el ácaro deposita los huevos y nacen las protoninfas, nuestras defensas matan el 99% de ellas, pero si no tenemos defensas eso no sucede. "La ciencia opina que cuando hay un paciente muy afectado por sarna, lleno de heridas y costras y que lleva un mes sin dormir, en realidad tiene entre seis y 10 ácaros vivos. Las personas con problemas de inmunidad pueden tener miles de ácaros en su piel. Si a esto le sumamos que las manifestaciones de la sarna se deben a la reacción inmunitaria al ácaro, pero tu organismo no reacciona, el cuadro clínico no tiene los signos típicos de la sarna habitual, como el picor, y es muy difícil de diagnosticar. Cuando se dan esos casos sí que la posibilidad de contagio a otros es mucho mayor, incluso con las sábanas en la lavandería de una residencia".
En este punto, la especialista menciona los denominados fómites: la ropa, el sillón, la toalla... "El medio de cultivo es la piel calentita. Se ha visto que el ácaro sobrevive un poco de tiempo en condiciones excelentes de humedad y temperatura. Así, las guías dicen que hay que tratar a la persona, al entorno y los fómites, menos la guía japonesa que dice que solo hay que hacerlo en el caso de la sarna noruega o hiperqueratósica (la de las personas con alteración inmunitaria). Mi experiencia personal en Malawi es otra: hicimos un tratamiento masivo y seleccioné una población de 30.000 habitantes, empezamos con un 18% de personas afectadas y no tratamos los fómites (es difícil en un sitio sin lavadora, sin bolsas para guardar, sin suficiente acceso al agua y sin ropa de repuesto) y tras nuestra intervención había un 2% de afectados, a pesar de estar en las condiciones ideales de humedad y temperatura del Trópico".
Hay que recordar también el estudio en humanos que hizo el zoólogo Kenneth Mellanby en la Segunda Guerra Mundial (que ningún comité de ética médica actual habría aprobado) intercambiando los fómites de los pacientes y cuya conclusión fue que éstos no eran el principal método de transmisión. Sin embargo, mientras no se demuestre lo contrario, es importante seguir las guías clínicas y tratar los fómites como éstas recomiendan, lavando la ropa a 50 grados al menos 10 minutos, manteniéndola en el congelador cinco horas al menos a -10 grados, o guardándolas del contacto con humanos durante una semana, recalca la especialista.
El último factor para la dermatóloga es la posible resistencia del ácaro a los tratamientos, "algunos estudios dicen que la hay y otros dicen que no, que lo que se hace mal es el tratamiento de los contactos". Se usa permetrina al 5% como tratamiento base (uso tópico) y la ivermectina, que es más cómoda al ser oral. Son igual de efectivos y en ambos casos necesitan repetir la dosis porque ninguna mata bien los huevos, comenta Galván. "Hay otros preparados tópicos y estudios con otras macrolactonas, diferentes a la ivermectina, que tienen una vida media muy larga en la piel y estamos deseando que lleguen porque, tras una sola dosis, según van naciendo los huevos los iría matando". Con todo, Galván recalca que la sarna es mucho más fácil de curar que la tiña, "sobre todo si afecta a la cabeza, y la OMS ya se ha referido a la resistencia a los antimicóticos como la gran pandemia que nos espera".
Brote de tiña en las peluquerías españolas
Precisamente todos recordamos el brote de tiña que se detectó en las peluquerías de toda España a principios de este año, algo llamativo porque nos suena a una cosa viejuna, de otras épocas. Las tiñas o dermatofitosis se producen por los dermatofitos, un tipo de hongo especializado en alimentarse de la queratina (la proteína del pelo, la piel y las uñas). Según su hábitat, pueden ser antropófilos (habitan en el ser humano), zoófilos (en los animales) o geófilos (en el suelo) y se pueden contagiar de humano a humano, de animal a humano o de objeto a humano (por contacto con superficies que ha tocado un humano o animal infectado).
La tiña de la cabeza o tinea capitis es muy contagiosa (basta un contacto menos prolongado que en la sarna) y afecta sobre todo a niños de seis meses a 12 años, con ligero predominio en varones. Lo curioso es que el brote que se detectó a principios de año fue entre adolescentes (con una media de 19 años), en este caso asociado a los rasurados y degradados que se realizan los jóvenes en las zonas occipital y temporal de forma semanal en las peluquerías y provocados con toda seguridad por compartir maquinillas eléctricas y material infectado que no había sido debidamente desinfectado.
"Los hongos que habitan en el humano suelen dar tiñas no inflamatorias, producen cierta rojez, descamación, pero no una gran inflamación por lo general. Los zoófilos cuando se pasan de un animal a un humano sí que es más probable que den una tiña inflamatoria, con fiebre, supuración, adenopatías en los ganglios, o sea, más 'escandalosa', y si no se trata con la debida premura puede dar una alopecia cicatricial. Y los geófilos son una mezcla, no es ni tan inflamatoria como la de los zoófilos ni tan poco inflamatoria como la de los antropófilos", explica Leonardo Bascón, dermatólogo del Hospital General de Granollers (Barcelona) y autor principal del estudio Brote de dermatofitosis en región de cabeza y cuello asociadas al rasurado en peluquerías: Estudio descriptivo multicéntrico de una serie de casos, que mostraba los hallazgos que dieron lugar a la alarma.
"Una de las conclusiones que sí vimos en el estudio es que a pesar de que el hongo mayoritario es uno que habita en el humano, Trichophyton tonsurans, y que debería haber producido casi exclusivamente tiñas no inflamatorias, encontramos un mayor porcentaje del habitual de tiñas inflamatorias y una de las hipótesis que manejamos es que detrás puede estar que con el propio traumatismo de la maquinilla al rasurar, el hongo, que por sí solo no debería producir tanta inflamación, penetrase en las capas más profundas de la piel y la produjese", cuenta Bascón sobre este estudio, un trabajo colaborativo con 107 casos recogidos por especialistas españoles (hubo un estudio anterior hecho en Alemania en 2021 sobre tiña asociada a peluquería, pero con una cohorte muy pequeña: tan solo 18 casos).
Los autores han hecho un seguimiento que Bascón presentó en una ponencia en el 50º Congreso de la AEDV. "Encuestamos a los dermatólogos que participaron en el estudio y prácticamente la mitad, el 47%, han percibido una disminución en el número de casos recibidos en estos cuatro meses desde que se publicó el artículo. Por tanto, creemos que la alerta ha funcionado, no sabemos si por una mayor concienciación entre los adolescentes porque tuvo muchísima repercusión, por ejemplo, en TikTok con ocho millones de visualizaciones, o por mayor concienciación sobre las medidas de desinfección y esterilización en las peluquerías. Y la otra mitad de dermatólogos no ha percibido apenas cambios. Solo un 5% han notado un aumento de tinea capitis".
En la encuesta también se ha preguntado a los dermatólogos si han percibido que las autoridades de Salud Pública de su comunidad habían tomado alguna medida acerca de este brote. "La gran mayoría, el 70%, no tenía conocimiento de que Salud Pública de su comunidad autónoma hubiera hecho nada y creemos que Salud Pública debería tomar más cartas en el asunto. Aunque no sea una enfermedad de declaración obligatoria, nos gustaría pedir más regulación a nivel de las medidas higiénicas en las peluquerías para evitar que vuelva a suceder", añade Bascón.
El peligro de los portadores asintomáticos
Esos 107 casos fueron tratados con terbinafina oral a siete semanas de media, indica Bascón, que es el tratamiento que se usa para la tiña de la cabeza (entre seis y ocho semanas como mínimo). "En la corporal se usan generalmente tratamientos tópicos, pero en la de la cabeza, y en esto quiero incidir, el tratamiento tópico no llega al folículo, por eso el tratamiento tiene que ser oral, que puede ser combinado con tópico, pero nunca solo tópico. En algunos casos de tinea capitis que solo se tratan con tópicos el paciente pasa a ser lo que llamamos portador asintomático: sigue teniendo el hongo, pero no le da síntomas y la persona no lo percibe como un problema, sigue acudiendo a la peluquería y lo sigue transmitiendo porque no se trató bien. Por eso es muy importante incidir, también para los médicos de atención primaria que muchas veces son el primer filtro, en el tratamiento oral para evitar que la cosa vaya a más".
El dermatólogo del Hospital de Granollers dice que por el momento no han percibido resistencias a los tratamientos, pero lo cierto es que la tiña siempre ha estado presente. "En algunos momentos históricos era más prevalente, siglos XVIII-XIX; en otros disminuyó por medidas higiénicas, mayor control en temas de veterinaria, menos animales callejeros que observamos ahora, por ejemplo, pero siempre ha estado ahí. Los dermatofitos son una especie muy adaptable. El encontrado en el estudio, T. tonsurans, es endémico en su origen del Sudeste Asiático y Australia, luego se expandió con la época colonial a América Central y del Sur, y de allí a Europa y EEUU, donde actualmente es el responsable de más del 90% de los casos de tinea capitis, con una predilección por las personas de origen africano, y Microsporum canis es la segunda etiología más habitual. En tinea capitis, M. canis (zoofílico) es predominante en algunos países europeos y en otros lo es T. tonsurans", remata Bascón.
Para Vicente García-Patos, jefe del Servicio de Dermatología del Hospital Vall d'Hebron de Barcelona, "estas tiñas, y la mayoría de infecciones por hongos en nuestro medio, afortunadamente son superficiales, afectando a la piel y las mucosas. La más frecuente es el pie de atleta o tinea pedis (tiña del pie). De vez en cuando hay un repunte de estas infecciones por hongos superficiales, ocasionando epidemias más o menos extensas como ha pasado con las tiñas del cuero cabelludo relacionadas con la moda del rasurado del pelo. Pero actualmente tenemos tratamientos antifúngicos tópicos y orales muy eficaces y con un perfil de seguridad fantástico".
Además de la tiña en el cuero cabelludo por el rasurado, hay otras micosis emergentes, según García-Patos. "Gracias a la mejora de las técnicas de diagnóstico molecular empezamos a ver casos puntuales, pero que antes no veíamos, de una especie de hongo inusual. Se describió hace menos de 15 años, sobre todo en Asia, y con la globalización empiezan a describirse en todo el mundo. Se llama Arthroderma o Trichophyton benhamiae y es transmitido fundamentalmente por cobayas, perros y gatos, ocasionando tiñas superficiales. Las infecciones fúngicas de las uñas (onicomicosis) también son cada vez más frecuentes: su incidencia aumenta con la edad y cada vez tenemos una mayor esperanza de vida. Por otro lado, la levadura Candida, saprófito del tubo digestivo y de la mucosa genital femenina, aunque forma parte del microbioma, puede ocasionar candidiasis de las mucosas, muy molestas, al tomar antibióticos de amplio espectro o corticoides orales o inhalados".
Pero insiste García-Patos en que este tipo es superficial, salvo cuando esa cándida puede pasar del tubo digestivo o a partir de catéteres vasculares a la sangre y produccir infecciones realmente graves. "Se da en pacientes inmunodeprimidos, por ejemplo, en los prematuros extremos, en los trasplantados y en los pacientes oncológicos. Si bien la candidiasis sigue siendo la micosis invasiva más frecuente, el incremento de pacientes inmunodeprimidos también está ocasionando un aumento de otras micosis angioinvasivas, como la aspergilosis, la fusariosis y la mucormicosis".
Pacientes inmunodeprimidos, lo que más preocupa
"Hay dos perfiles de pacientes inmunodeprimidos especialmente susceptibles a las infecciones oportunistas por hongos: aquellos con una inmunodepresión muy intensa y generalmente aguda, por ejemplo ocasionada por una quimioterapia, una leucemia o un trasplante hematológico o de un órgano sólido reciente, con neutropenia profunda [disminución de los glógulos blancos], donde predominan las candidiasis y las aspergilosis invasivas; y otros inmunodeprimidos crónicos, de largo recorrido, como los receptores de trasplantes de órganos sólidos que reciben medicamentos de por vida para evitar el rechazo, en los que algunos hongos oportunistas como Alternaria y otras feohifomicosis (hongos pigmentados, productores de melanina) ocasionan infecciones profundas localizadas a partir de traumatismos, que a veces pueden incluso hacerse sistémicas", explica el dermatólogo.
El especialista indica que también muchos tratamientos crónicos para tratar enfermedades inmunomediadas, autoinmunes o autoinflamatorias "favorecen que las defensas innatas y adquiridas frente a los hongos como los neutrófilos y los linfocitos Th17, que son fundamentales para su control, no acaben de funcionar y favorecen el desarrollo de estas infecciones superficiales, profundas y sistémicas. Afortunadamente tenemos un arsenal de medicamentos antifúngicos, tanto por vía tópica como por vía oral y endovenosa, muy amplio y eficaz, pero que como todos los antibióticos y antimicrobianos, hay que hacer un uso racional para no generar resistencias. La mayoría sigue funcionando perfectamente, pero es un tema importante, como pasa con las bacterias, ya que cada vez son más frecuentes ciertas especies de hongos que ya no son tan sensibles a algunos antifúngicos, recomendándose la práctica de estudios de sensibilidad in vitro (antifungograma) sobre todo en micosis invasivas", recalca García-Patos.
Este tipo de micosis oportunistas invasivas con compromiso sistémico son muy graves en los pacientes inmunodeprimidos y pueden suponer una mortalidad superior al 50%. En este contexto es muy importante el papel del dermatólogo, subraya García-Patos. "Muchas se manifiestan con lesiones cutáneas muy sutiles, sobre todo con púrpura, vesículas, costras, necrosis cutánea... La atención multidisciplinar de estos pacientes, incluyendo al dermatólogo, es clave para el reconocimiento temprano de estas lesiones, sospechar el diagnóstico de micosis invasiva, tomar las muestras oportunas (biopsia cutánea y técnicas rápidas para identificar hongos) e iniciar lo ante posible un tratamiento antifúngico sistémico, es esencial para que el paciente salga adelante".
García-Patos comenta que en determinadas zonas del mundo se dan las denominadas micosis profundas endémicas. "Por ejemplo, en Sudamérica hay una serie de enfermedades, sobre todo por inoculación directa o por inhalación de estas esporas, que originan enfermedades endémicas, como el micetoma, la coccidioidomicosis y paracoccidioidomicosis. Afectan a inmunodeprimidos, pero también a personas inmunocompetentes. La respuesta a los antifúngicos es menor y algunas micosis profundas, que incluso afectan el hueso, pueden llegar a requerir amputaciones. En el simposio de micosis emergentes [dentro del congreso que celebró la AEDV] tenemos expertos de México y de Paraguay, con gran experiencia en estos procesos".
El dermatólogo advierte: "Algunas micosis propias de climas tropicales o desérticos no nos han llegado aún, pero los movimientos migratorios y el cambio climático pueden justificar su aparición en nuestro entorno, sobre todo las relacionadas con la inhalación de esporas".
Conforme a los criterios de The Trust Project